Acné hormonale : comprendre ses causes et apaiser les poussées
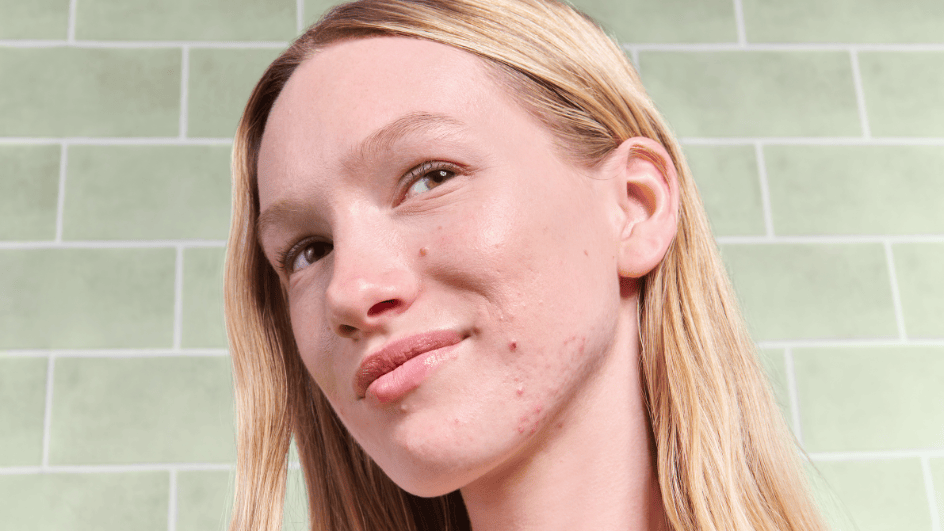
Acné hormonale : pourquoi elle apparaît et comment mieux la traiter
Des poussées sur le menton et la mâchoire, juste avant les règles, puis une accalmie… avant le retour au cycle suivant : ce schéma oriente vers l’acné hormonale. Cette forme, intimement liée aux variations endocrines, se distingue par son caractère inflammatoire et sa résistance relative aux soins habituels.
Comprendre comment les hormones influencent la production de sébum, l’inflammation cutanée et le rythme des poussées permet d’ajuster sa routine avec des gestes qui font réellement la différence. Ce guide explique les mécanismes, aide à reconnaître les signes distinctifs et présente les prises en charge efficaces, sans multiplier les produits inutiles.
Pourquoi l’acné hormonale apparaît‑elle ?
L’acné hormonale naît d’un déséquilibre du système endocrinien qui stimule les glandes sébacées. Lorsque la balance œstrogènes / progestérone se modifie ou que l’activité androgénique augmente, la synthèse de sébum s’intensifie. L’excès de sébum favorise l’obstruction des pores, l’accumulation de cellules mortes et la prolifération de Cutibacterium acnes. L’inflammation s’installe alors et des lésions se forment.
Le rôle des androgènes dans le sébum
Les glandes sébacées possèdent des récepteurs androgéniques. Même avec une testostérone dite « normale », une sensibilité accrue de ces récepteurs suffit à amplifier la production lipidique. Cette hypersensibilité explique des acnés persistantes malgré des bilans hormonaux rassurants.
Ce qui change au fil du cycle
En phase lutéale (avant les règles), la progestérone augmente : la peau retient davantage d’eau et la sécrétion de sébum peut s’accentuer. Chez de nombreuses femmes, les poussées deviennent prévisibles entre J‑10 et J‑7 avant les menstruations, puis s’atténuent progressivement.
Comment reconnaître une poussée hormonale ?
L’acné hormonale touche surtout le tiers inférieur du visage, dessinant une zone en U du menton aux angles mandibulaires et au cou. Les lésions se présentent sous forme de microkystes douloureux, papules inflammatoires et parfois nodules plus profonds. Elles évoluent lentement, sont sensibles au toucher et laissent fréquemment des marques pigmentaires post‑inflammatoires.
Des variations régulières d’un cycle à l’autre
Les poussées suivent un rythme cyclique en lien avec les variations hormonales. Cette régularité contraste avec d’autres formes d’acné, comme l’acné bactérienne ou cosmétique, généralement plus constantes au fil du mois.
D’autres indices visuels à noter
On observe souvent une brillance localisée et des pores dilatés dans la zone T. Les pustules, quand elles surviennent, contiennent rarement un pus blanc franc ; elles renferment plutôt un liquide clair, signe d’une inflammation profonde plutôt qu’une infection superficielle.
Quels facteurs aggravent l’acné hormonale ?
Plusieurs moments de vie favorisent les poussées. La puberté marque la montée des androgènes et l’activation des glandes sébacées. À l’âge adulte, l’arrêt de la contraception orale retire un effet régulateur et laisse réapparaître les fluctuations naturelles. La grossesse et le post‑partum modifient fortement les taux d’hormones. La périménopause révèle souvent une dominance relative des androgènes par baisse des œstrogènes.
SOPK, stress et environnement
Le syndrome des ovaires polykystiques (SOPK), fréquent, s’accompagne d’hyperandrogénie et d’une acné plus rebelle. Le stress soutenu, via le cortisol, peut stimuler les androgènes surrénaliens et majorer les poussées. Sur le plan environnemental, des perturbateurs endocriniens (certains plastiques ou cosmétiques) peuvent interférer avec l’équilibre hormonal.
Alimentation et habitudes de vie
Les pics d’insuline liés aux aliments à index glycémique élevé stimulent indirectement la voie androgénique. Chez certaines personnes, les produits laitiers aggravent les symptômes. Une hygiène de vie régulière, l’activité physique et la gestion du stress contribuent à limiter les épisodes inflammatoires.
L’acné hormonale ou une autre forme d’acné ?
L’acné principalement bactérienne s’étend volontiers au front et aux joues, n’obéit pas au calendrier menstruel et répond mieux aux topiques antibactériens.
L’acné fongique (prolifération de Malassezia) produit de petites papules uniformes sur le front, le torse et le dos, souvent prurigineuses, et s’aggrave en climat chaud et humide.
Quand penser à un dérèglement hormonal ?
Trois indicateurs orientent vers une origine endocrine :
-
localisation sur le bas du visage et le cou ;
-
début ou aggravation après 25 ans ;
-
échec d’un traitement bien conduit au‑delà de 3 mois.
L’association avec d’autres signes d’hyperandrogénie (pilosité accrue, cycles irréguliers, chute de cheveux) renforce l’hypothèse.
Comment diagnostiquer l’acné hormonale ?
Le diagnostic repose d’abord sur l’interrogatoire et l’examen clinique. Tenir un journal de peau sur deux cycles aide à faire le lien entre les poussées et le rythme hormonal : noter zones, intensité et chronologie apporte des repères utiles.
La consultation dermatologique s’impose en cas d’impact sur la qualité de vie, de persistance > 6 mois ou d’échec des premières mesures. Le spécialiste évalue la sévérité, recherche des signes d’hyperandrogénie et propose une stratégie graduée.
Les examens utiles si besoin
Selon le contexte, un bilan peut inclure : testostérone totale et libre, DHEA‑S, LH/FSH, et progestérone en seconde partie de cycle. Les prélèvements sont idéalement réalisés entre le 2ᵉ et le 5ᵉ jour. Une échographie pelvienne peut compléter l’évaluation en cas de doute sur un SOPK, notamment si des irrégularités menstruelles sont présentes.
Quelles solutions pour apaiser l’acné hormonale ?
L’objectif est double : modérer l’influence hormonale et calmer l’inflammation, sans fragiliser la barrière cutanée.
Les traitements prescrits aux adultes
Les contraceptifs oraux à effet anti‑androgénique limitent l’action de la testostérone sur les glandes sébacées. Un délai de 3 à 6 mois est souvent nécessaire pour juger la réponse. En cas de formes résistantes, la spironolactone peut être proposée, avec surveillance biologique et contraception efficace.
Les soins topiques à intégrer dans sa routine
Une routine adaptée comprend un nettoyage doux matin et soir, l’usage raisonné d’actifs kératolytiques pour prévenir l’obstruction des pores, puis une hydratation légère non comédogène. La régularité prime sur la quantité de produits.
L’impact du mode de vie
Réduire les apports à IG élevé, privilégier les oméga‑3 et stabiliser le sommeil et l’activité physique améliorent la tolérance cutanée et la fréquence des poussées. La gestion du stress, même simple, contribue à limiter les pics inflammatoires.
Des actifs ciblés pour compléter la routine
Certaines manifestations de l’acné hormonale bénéficient d’actifs concentrés appliqués localement, en complément d’une stratégie globale.
L’acide salicylique 2 %, utilisé en application localisée, aide à désobstruer les pores encombrés par l’excès de sébum. Son action exfoliante intrafolliculaire dissout les comédons et limite la prolifération bactérienne, avec un effet visible sur les imperfections du menton et de la mâchoire. Grâce à ce soin ciblé contre les boutons, l’application reste précise et adaptée aux poussées inflammatoires locales.
Le zinc gluconate 3 % constitue une réponse physiologique à l’excès de sébum. Séborégulateur, astringent et antibactérien, il matifie les zones brillantes, contribue à resserrer l’apparence des pores et clarifie le teint au fil des semaines. Ce soin régulateur du sébum s’intègre facilement dans une routine quotidienne pour rééquilibrer durablement les peaux sujettes aux variations hormonales.
Association conseillée, selon tolérance et besoins :
-
Imperfections inflammatoires localisées, acide salicylique 2 % le soir.
-
Brillances et pores visibles, zinc gluconate 3 % matin et/ou soir.
-
Appliquer les Actifs Purs séparément, toujours sur peau propre et sèche, avant la crème.
Suivre l’évolution et ajuster au fil du temps
Trois repères aident à objectiver les progrès : la localisation des poussées et leur moment dans le cycle, la nature des lésions dominantes, la tolérance cutanée de la routine. Un ajustement mesuré tous les 8 à 12 semaines évite les ruptures d’équilibre et favorise une amélioration durable.


